http://dx.doi.org/10.24016/2024.v10.415
ARTÍCULO ORIGINAL
Therapeutic models in positive clinical interventions for reducing
depressive symptoms in adults: a systematic review
Modelos terapéuticos en
intervenciones clínicas positivas para disminuir síntomas depresivos en
adultos: una revisión sistemática
Daniel Sánchez-Cisneros1;
Gabriela Rodríguez-Hernández1; Carlos Saúl Juárez Lugo1;
Arturo Enrique Orozco Vargas1, Virginia Flores-Pérez1
1 Universidad Autónoma del Estado de México, Estado de
México, México.
* Correspondencia: psic.daniel.sc21@gmail.com
Recibido: 09 de abril
de 2024 | Revisado: 22 de mayo de
2024 | Aceptado: 10 de julio de 2024 | Publicado Online: 24 de julio de 2024.
CITARLO COMO:
Sánchez-Cisneros, D., Rodríguez-Hernández, G.,
Juárez Lugo, C., Orozco Vargas, A., Flores-Pérez, V. (2024). Therapeutic models in
positive clinical interventions for reducing depressive symptoms in adults: a
systematic review. Interacciones, 10,
e415. http://dx.doi.org/10.24016/2024.v10.415
ABSTRACT
Background: Depression is currently one of the most common mental disorders worldwide.
Although there are valuable and effective psychotherapeutic models for its
treatment, most focus on reducing symptoms and illness. In contrast, the
Positive Psychology approach promotes well-being by developing and implementing
strategies, called Positive Clinical Interventions (PCIs) that aim to enhance
the development and satisfaction of individuals to promote health, quality of
life, and excellence. Methods: This review aimed to
synthesize the available evidence on the effectiveness of PCIs according to the
type and therapeutic model implemented to increase well-being and reduce
depressive symptoms in adults, as well as to identify their value and balance
between innovation and effectiveness. We searched PubMed, PsycINFO and SCOPUS,
followed the PRISMA guidelines and assessed the methodological quality of the
studies. Our review has been registered in PROSPERO (CRD42024551678). Results: The methodological quality of the studies was assessed using the
Effective Public Health Practice Project (EPHPP), which allowed six studies out
of 178 to be included in the systematic review. Second and third-generation
treatment models were identified. All studies reported an improvement in
depressive symptoms and an increase in well-being immediately after the
intervention and up to six months later. Conclusions: According to
the results, PCIs are effective, but studies with more rigorous protocols and
methods are needed to avoid bias.
Keywords: Positive psychology, mental health, psychological well-being,
depression, adult.
RESUMEN
Introducción: En la actualidad la
depresión es uno de los trastornos mentales que más se sufre a nivel mundial. A
pesar de que existen modelos psicoterapéuticos valiosos y efectivos para su
tratamiento, la mayoría se enfoca en reducir los síntomas y la enfermedad.
Mientras, el enfoque de la Psicología Positiva promueve el bienestar mediante
el desarrollando e implementando de estrategias llamadas Intervenciones
Clínicas Positivas (ICP), dirigidas a mejorar el desarrollo y la satisfacción
de las personas con el objetivo de promover la salud, la calidad de vida y la
excelencia. Métodos: El objetivo de esta investigación fue
sintetizar la evidencia disponible sobre la efectividad de las ICP en función
del tipo y modelo terapéutico implementado para aumentar el bienestar y reducir
los síntomas depresivos en adultos, así como identificar su valor y equilibrio
entre la innovación y la eficacia. La búsqueda de información se realizó en
PubMed, PsycINFO y SCOPUS, se siguieron los
lineamientos de la declaración PRISMA y se evaluó la calidad metodológica de
los estudios. Nuestra revisión ha sido registrada en PROSPERO (CRD42024551678).
Resultados: La calidad metodológica de los estudios se realizó mediante el Effective Public Heatl Practice Proyect (EPHPP),
la cual, permitió incluir en la revisión sistemática seis de 178 estudios
evaluados. Se identificaron modelos terapéuticos de segunda y tercera
generación. Todos los estudios informaron mejoría en los síntomas depresivos y
aumento en el bienestar inmediatamente después de la intervención y hasta seis
meses después. Conclusión: De acuerdo con los resultados, las ICP son
efectivas, pero se requieren estudios con protocolos y métodos más rigurosos
para evitar sesgos.
Palabras claves:
Psicología positiva, salud mental, bienestar
psicológico, depresión, adulto.
INTRODUCCIÓN
La Organización Mundial de la Salud ([OMS], 2023) estima que, entre las
afecciones mentales prioritarias, se encuentra la depresión, la cual, afecta a
280 millones de personas, es decir; al 3.8% de la población mundial que
representa la segunda tasa más alta de trastornos de todas las regiones del
mundo. Debido a su prevalencia, la depresión representa un problema de salud
pública (Cid, 2021) que afecta tanto a jóvenes (Organización Panamericana de la
Salud [OPS], 2018) como a adultos (OMS, 2023) y se estima que es la segunda
causa de discapacidad a nivel mundial (König & Konnopka, 2019; OPS, 2023). La depresión es un trastorno
del estado de ánimo que se caracteriza por sentimientos de tristeza, anhedonia,
fatiga, dificultad para concentrarse, pérdida o aumento de peso, insomnio,
sentimientos de culpa y pensamientos de muerte (Asociación Americana de
Psicología [APA], 2014). Los síntomas graves afectan el pensamiento, las
emociones y actividades cotidianas como dormir, comer o trabajar (Instituto
Nacional de Salud Mental, 2021), así como aspectos sanitarios, sociales y
económicos (Baños-Chaparro, 2023), representando un gasto mayor en
hospitalización, tratamiento y medicación (König
& Konnopka, 2019).
Los tratamientos e intervenciones clínicas para pacientes con depresión
están dirigidas a mejorar los síntomas, comprender su origen, analizar los
factores que contribuyen a los síntomas, así como modificar actitudes y
patrones de comportamiento para prevenir nuevos episodios depresivos, los
cuales se han reconocido como valiosos y efectivos (Bohlmeijer
et al., 2017). No obstante, su eficacia se mide a partir de la reducción de
síntomas en escalas clínicas o psicopatológicas, lo que supone una aproximación
muy restrictiva y superficial a lo que significa la mejoría clínica; además, la
eficacia lograda por los tratamientos psicológicos en la reducción de síntomas
y la prevención de recaídas no es totalmente satisfactoria, lo que ha llevado a
considerar nuevas aproximaciones teóricas para ampliar y mejorar los
tratamientos disponibles (Arias, 2013).
Psicología positiva e intervenciones clínicas positivas
A partir del reconocimiento del bienestar y la psicopatología como dos
constructos independientes pero relacionados (Westerhof
& Keyes, 2010). El enfoque de la Psicología Positiva (PsP)
ha cobrado relevancia para la promoción del bienestar (Armijo‐Olivo et al.,
2012), lo que ha permitido el auge en la productividad científica de la PsP, evidenciando que los rasgos positivos previenen las
enfermedades mentales (Stemmler et al., 2021), a
través del estudio de emociones positivas (Seligman, 2003), la bondad (Alden & Trew, 2013), el
optimismo (Carver et al., 2010) y la gratitud (Wood et al., 2010), lo que ha
permitido el desarrollo e implementación de estrategias para mejorar el
desarrollo y la satisfacción de las personas con el propósito de promover la
salud, la calidad de vida y la excelencia (Snyder,
2000). Las Intervenciones Clínicas Positivas (ICP), incorporan una amplia gama
de principios de la PsP (Seligman et al., 2014)
compatibles con las teorías clínicas psicológicas por su sólido núcleo
epistemológico y metodológico (Arias, 2013). Las ICP son amplias e inclusivas y
tienen como objetivo principal aumentar el bienestar y no sólo reducir los
síntomas de algún estado psicológico, pues se desarrollan en distintos campos
de la psicología (Schueller & Parks, 2014) para
favorecer la experiencia emocional positiva (Contreras & Esguerra, 2006),
la prevención de enfermedades y favorecer el bienestar (Lopez-Linares
et al., 2023), a través de vías consistentes con la teoría positiva y los
pilares asociados a la teoría PERMA (Seligman, 2011).
Entre las ICP que apuntan a reducir los síntomas depresivos y promover
el bienestar, se identifican algunos tipos, entre los que se encuentran las
terapias del bienestar, dirigidas a reducir la sintomatología y a promover el
bienestar (Berrocal et al., 2008). Un segundo grupo puede ser definido como
psicoterapia positiva, intervenciones dirigidas a mejorar el bienestar y el
crecimiento personal mediante la promoción de características positivas,
emociones positivas y las fortalezas de carácter como el optimismo, la bondad y
la gratitud (Páez-Salas, 2008). Un tercer enfoque terapéutico se identifica con
la Terapia de Aceptación y Compromiso (ACT) que se enmarca en un modelo
relacional que une principios conductuales tanto a la patología como al
crecimiento próspero (Ciarrochi & Kashdan, 2013). Las ICP en sus diversos tipos han
constatado su utilidad para afrontar el trastorno depresivo (Furchtlehner et al., 2019; Seligman, 2019) y favorecer la
construcción de recursos que optimizan el bienestar (Silton
et al., 2020); así como la reducción de ideación suicida, síntomas de estrés y
ansiedad (Craske et al., 2019; Stemmler
et al., 2021).
Las ICP han evidenciado su efectividad para aumentar el bienestar las
fortalezas de carácter y la calidad de vida, también para disminuir la
depresión y otros trastornos como la ansiedad y el estrés, tanto en poblaciones
clínicas y no clínicas de niños y adultos en diferentes regiones (Bohlmeijer et al., 2017). Todas estas con una eficacia
similar y una gama de posibilidades en cuanto a mejores prácticas y de
ejecución, relacionadas con pruebas de registro, potencia de la muestra,
cegamiento de participantes y evaluadores, así como en la presentación de
resultados (Carr et al., 2020); además de añadir
valor y equilibrio entre la innovación y la capacidad para aumentar el
bienestar y disminuir la depresión.
El objetivo de esta investigación fue sintetizar la evidencia disponible
sobre la efectividad de las ICP en función del tipo y modelo terapéutico
implementado para aumentar el bienestar y reducir los síntomas depresivos en
adultos desde cualquier campo de la psicología, así como verificar sus
características metodológicas en el sentido propuesto por Carr
et al. (2020).
MÉTODO
Diseño y protocolo
El protocolo de investigación que guio la presente revisión sistemática
fue registrado en PROSPERO, base de datos de revisiones sistemáticas en los
ámbitos de salud y asistencia social, bienestar, salud pública, educación,
delincuencia, justicia y desarrollo internacional, mismo que quedo registrado
bajo el folio CRD42024551678. Esta revisión sistemática siguió la
declaración PRISMA ([Preferred Reporting
Items For Systematic Reviews], Page et al.,
2021). El check list de PRISMA puede observarse en el material
suplementario 1.
Estrategia de búsqueda
Se llevó a cabo una búsqueda de información en las bases de datos
PubMed a través de la combinación de los términos y operadores booleanos: adult AND positive psychology
OR positive clinical psychology
AND tratament AND depression
OR depressive disorder y PsycINFO
y SCOPUS mediante la combinación de los términos y operadores booleanos: adult AND positive psychology
OR positive clinical psychology
AND depression. La búsqueda se limitó a 5 años
previos privilegiando la actualidad de la información. La recuperación de la
información se realizó durante el mes de octubre de 2023. La búsqueda se
realizó en inglés y español. La estrategia de búsqueda para cada base de datos
puede encontrarse en el material suplementario 2.
Criterios de elegibilidad
La revisión incluyó: a) estudios que tuvieran como objetivo explícito
la reducción de síntomas b) intervenciones basadas en PsP,
c) intervenciones con efectos positivos, d) Intervenciones dirigidas a adultos,
e) estudios experimentales. Se excluyeron: a) intervenciones de psicología
positiva enfocada en el área educativa y laboral, b) estudios no
experimentales, revisiones sistemáticas y teóricas, que no sean de psicología,
f) intervenciones de autoayuda o en línea.
Proceso de selección de estudios
La selección de los estudios, la realizaron tres investigadores. En un
primer momento, se revisó el título y el resumen en el idioma original. En un
segundo momento, se revisó el documento en extenso por pares y las
controversias se resolvieron en base al objetivo planteado, los criterios de
inclusión y exclusión establecidos y la expertís de
los investigadores. Todos los documentos estaban escritos en idioma inglés.
Proceso de evaluación de la calidad metodológica
Para evaluar la calidad metodológica de los estudios y el riesgo de
sesgo, se utilizó el Effective Public
Heatl Practice Proyect
(EPHPP). Este instrumento evalúa la calidad metodológica de estudios primarios
de diseños diversos mediante los criterios de calidad: sesgo de selección,
diseño del estudio, factores de confusión, cegamiento, métodos de recogida de
datos, retiradas y abandonos, integridad de la intervención y análisis
estadísticos (Deeks et al., 2003).
La evaluación de los documentos fue realizada por pares para
identificar las secciones a evaluar y triangular los resultados obtenidos. Se
seleccionaron solo los estudios que cumplieran con una calidad metodológica de
moderada a fuerte. Posterior a este análisis, quedaron un total de seis
estudios, el 2.9% del total de los estudios revisados, mismos de los que se
extrajo la información correspondiente para la presente revisión.
Proceso
de extracción de datos
Para la extracción de los metadatos se diseñaron tablas de vaciado que
incluyeron información relacionada con las características generales de los
estudios y los participantes, aspectos metodológicos, el contenido y el
fundamento teórico de las ICP y sus principales hallazgos. Cabe señalar que los
estudios seleccionados contaban con todos los datos requeridos para el
análisis.
Síntesis de
evidencia
Nuestro
estudio realizó un análisis narrativo de la evidencia. Debido a la naturaleza
de los estudios incluidos no fue posible realizar un meta-análisis.
RESULTADOS
Características
generales de los estudios
Nuestro
estudio identificó 211 registros, 178 registros pasaron a revisión de título y
resumen, 35 registros fueron evaluados a texto completo, y solo 6 estudios
fueron incluidos. La lista de todos los registros que fueron eliminados a texto
completo y que fueron excluidos se presenta en el material suplementario 3. El
proceso de selección puede observarse en la Figura 1.
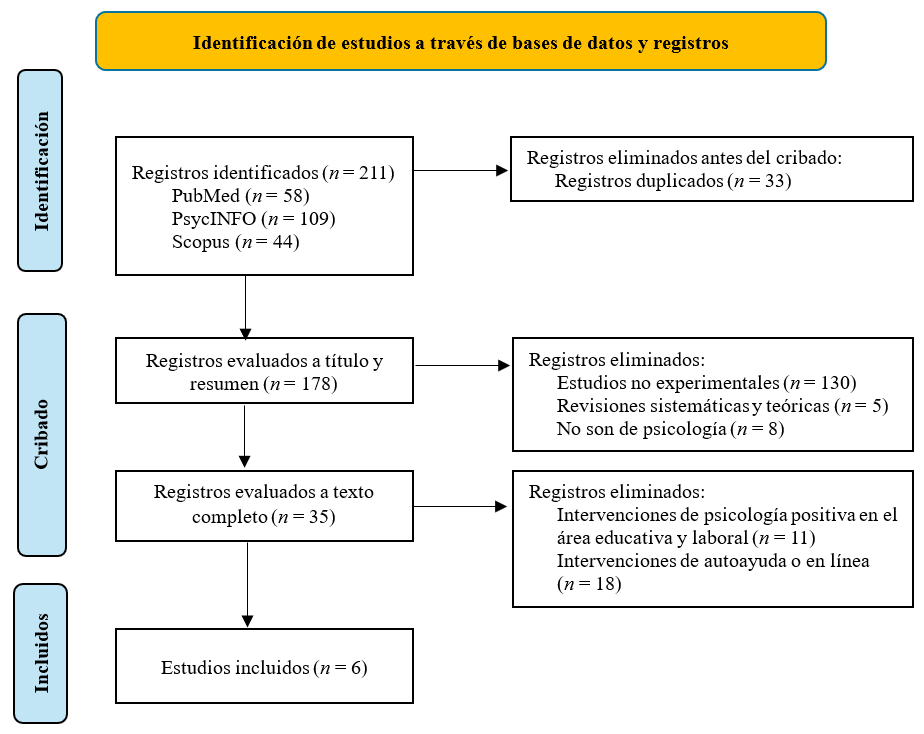
Figura 1. Flowchart.
En cuanto a
los lugares de publicación, las intervenciones fueron desarrolladas en países
como Estados Unidos (Raque-Bogndan et al., 2020; Stemmler et al., 2021), algunos países de Europa (Furchtlehner et al., 2019; Geschwind
et al., 2019; González-Robles et al., 2019) y Australia (Whiting
et al., 2019). Todas ellas desarrolladas en contextos clínicos (ver Tabla 1).
Características
de los participantes
Por cuanto
hace a las características de los participantes, los seis estudios consideran
personas de ambos sexos (Furchtlehneret al., 2019; Geschwind et al., 2019; González-Robles et al., 2019;
Raque-Bogdan et al., 2020; Stemmler
et al., 2021: Whiting et al., 2019). La edad mínima
fue de 18 (Furchtlehner et al., 2019; Geschwind et al., 2019; González-Robles et al., 2019;
Raque-Bogdan et al., 2020; Stemmler
et al., 2021: Whiting et al., 2019) y hasta los 65
años, con excepción de un estudio que contempló personas de hasta 82 años
(Raque-Bogdan et al., 2020) (ver Tabla 1).
Tabla 1. Características metodológicas de los estudios.
|
Estudio |
Intervención |
Participantes |
Diseño de la investigación |
|
|
Sexo |
Media de edad-Intervalo |
|||
|
Stemmler et al, 2021 |
Programa de tratamiento en grupo. |
H = 43 |
Pacientes mayores de 18 años hospitalizados con criterios diagnósticos
del episodio depresivo trastorno depresivo recurrente. |
Ensayo clínico aleatorio de dos factores entre grupo experimental y
control con tratamiento. |
|
Furchtlehner et al, 2019 |
Psicoterapia Positiva |
H = 33 |
Participantes mayores a 18 años con trastorno depresivo mayor, leve o
moderado, con episodio único. |
Ensayo controlado aleatorio con grupo experimental y control con
tratamiento y seguimiento. |
|
Raque-Bogdan et al, 2020 |
Activating Happiness |
H = 15 |
Supervivientes de cáncer y cuidadores de un centro comunitario de
atención al cáncer. |
Grupo único con seguimiento. |
|
Whiting et al, 2019 |
Terapia de Aceptación y Compromiso |
H = 15 |
Pacientes que sufrieron una lesión cerebral traumática grave que
presenten niveles significativos de depresión, ansiedad y estrés. |
Ensayo controlado aleatorio con grupo experimental y grupo control con
tratamiento y seguimiento. |
|
Geschwind et al, 2019 |
Terapia cognitivo conductual positiva (TCC-P). |
H = 19 |
Pacientes con trastorno depresivo mayor de un centro especializado de
salud mental. |
Diseño experimental cruzado con grupo experimental y grupo control con
tratamiento sin seguimiento. |
|
González-Robles et al, 2019 |
Protocolo de tratamiento |
H = 5 |
Participantes con trastorno distímico, de ansiedad y del estado de
ánimo. |
Ensayo clínico Aleatorio |
Nota: H: Hombres; M: Mujeres.
Calidad metodológica de las investigaciones
De los seis
estudios evaluados, cinco presentan una calidad metodológica fuerte en cuanto a
la selección de los participantes, el diseño de estudio, los factores de
confusión, el cegamiento, el métodos de recogida de datos, las retiradas y los
abandonos, la integridad de la intervención y los análisis estadísticos (Geschwind et al., 2019; González-Robles et al., 2019; Stemmler et al., 2021: Whiting et
al., 2019), con excepción de uno (Furchtlehner et
al., 2019) que presenta una calidad moderada principalmente en el criterio de
cegamiento (ver Figura 2).
Con
respecto al diseño de investigación, cinco estudios utilizaron un diseño
experimental con grupo control (Furchtlehner et al.,
2019; Geschwind et al., 2019; González-Robles et al.,
2019; Stemmler et al., 2021: Whiting
et al., 2019), otro más realizó un diseño de grupo experimental único (Raque-Bogdan et al., 2020). Solo cuatro investigaciones reportan
haber realizado seguimiento, el cual osciló entre uno y 12 meses después del
tratamiento (Furchtlehner et al., 2019;
González-Robles et al., 2019; Raque-Bogdan et al.,
2020; Whiting et al., 2019). Dos estudios reportan no
haber realizado ningún tipo de seguimiento (Geschwind
et al., 2019; Stemmler et al., 2021) (ver Tabla 1).
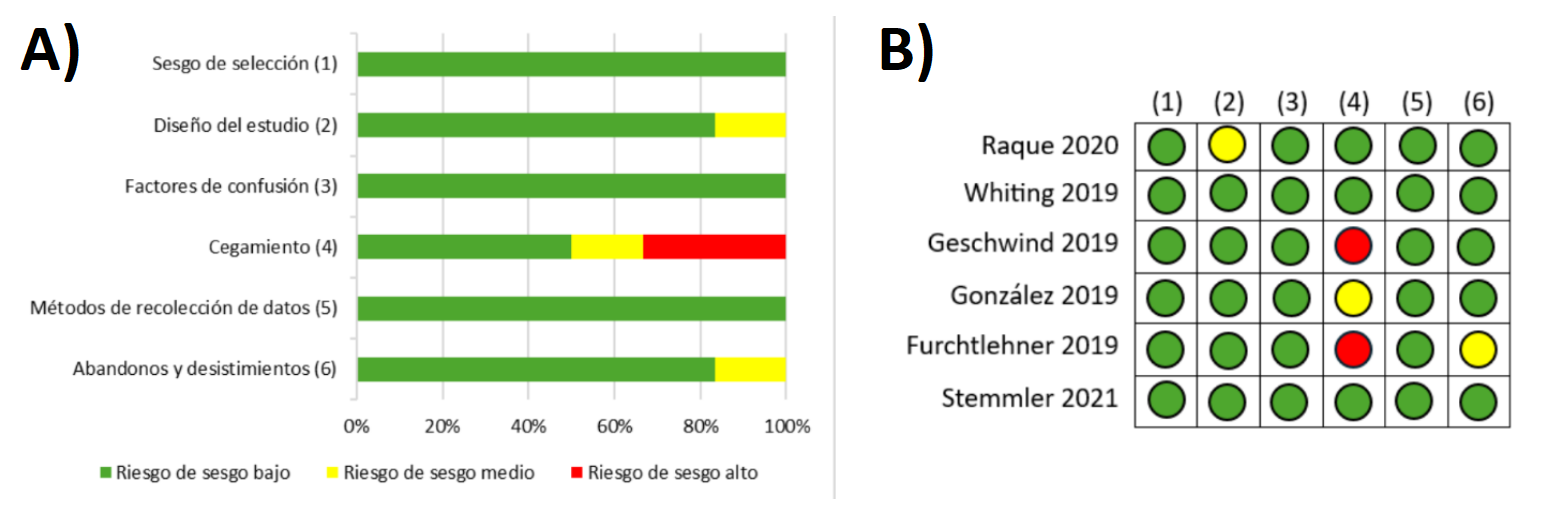
Figura 2. Riesgo de
sesgo global e individual de los estudios.
En todos
los casos, el reclutamiento de los participantes se realizó por invitación a
quienes cumplieran las características requeridas en cada estudio (Furchtlehner et al., 2019; Geschwind
et al., 2019; González-Robles et al., 2019; Raque-Bogdan
et al., 2020; Stemmler et al., 2021: Whiting et al., 2019). La asignación a los grupos
experimentales o de control fue aleatoria (Furchtlehner
et al., 2019; Geschwind et al., 2019; González-Robles
et al., 2019; Stemmler et al., 2021: Whiting et al., 2019) con excepción del estudio de grupo
único (Raque-Bogdan et al., 2020) (Tabla 1). Para
determinar el tamaño de la muestra cuatro estudios hicieron análisis de
potencia con d de Cohen (Furchtlehner et al., 2019; Geschwind et al., 2019; González-Robles et al., 2019;
Raque-Bogdan et al., 2020), otro estudio
operacionalizó sus variables en factores binarios produciendo dos grupos con un
tamaño similar (Stemmler et al., 2021) y otro más se
basó en el análisis de otras investigaciones para determinar el tamaño objetivo
de la muestra (Whiting et al., 2019).
Características
de las intervenciones
Por cuanto
hace al modelo terapéutico implementado, se identificaron tres estudios que
utilizaron la Psicoterapia Positiva, mediante actividades intencionales o
métodos de tratamiento para alcanzar el florecimiento y el funcionamiento
óptimo de los participantes (Furchtlehner et al.,
2019; Raque-Bogdan et al., 2020; Stemmler
et al., 2021). Otro estudio implementó Terapia de Aceptación y Compromiso con
el propósito de aumentar o disminuir los comportamientos (internos o externos)
que permiten a la persona avanzar hacia objetivos valiosos en lugar de
centrarse en la reducción de los síntomas (Whiting et
al., 2019). Mientras, otros estudios, utilizaron terapias de bienestar para
disminuir los síntomas depresivos y aumentar el bienestar, mediante la Terapia
Cognitivo-Conductual Transdiagnóstica
(González-Robles et al., 2019) y la Terapia Cognitivo Conductual Positiva a fin
de explorar y desarrollar habilidades, fortalezas y cambios positivos en el
comportamiento en lugar de centrarse en sus limitaciones y en las deficiencias
de las personas (Geschwind et al., 2019).
En cuanto
al contenido de las intervenciones, se aprecia que en dos de los estudios
analizados, la estrategia psicoterapéutica estuvo dirigida a aumentar el
bienestar y reducir los síntomas depresivos a través de los elementos del
modelo PERMA, mediante el trabajo específico en emociones positivas (Furchtlehner et al., 2019; Geschwind
et al., 2019; González-Robles et al., 2019; Raque-Bogdan
et al., 2020; Whiting et al., 2019), compromiso (Furchtlehner et al., 2019; Whiting
et al., 2019), relaciones positivas (Furchtlehner et
al., 2019), sentido de la vida (Furchtlehner et al.,
2019; González-Robles et al., 2019; Raque-Bogdan et
al., 2020; Stemmler et al., 2021: Whiting
et al., 2019) y logro (Furchtlehner et al., 2019; Geschwind et al., 2019; González-Robles et al., 2019; Stemmler et al., 2021).
Las
herramientas utilizadas se basaron en el trabajo de los rasgos positivos
mediante las fortalezas de carácter (Furchtlehner et
al., 2019; González-Robles et al., 2019; Raque-Bogdan
et al, 2020; Stemmler et al., 2021), la resiliencia (Furchtlehner et al., 2019; González-Robles et al., 2019;
Raque-Bogdan et al, 2020; Stemmler
et al., 2021; Whiting et al., 2019), la
autocompasión, el autocuidado y el autocontrol (Geschwind
et al., 2019; González-Robles et al., 2019; Raque-Bogdan
et al, 2020; Stemmler et al., 2021; Whiting et al., 2019). En tres estudios se identificó el
uso de la psicoeducación como una forma de incorporar la PsP
en la psicoterapia (Furchtlehner et al., 2019; Stemmler et al., 2021; Whiting et
al., 2019). En cuanto al número de sesiones, tres de las intervenciones
tuvieron programas con una duración de entre 10 y 16 (Furchtlehner
et al., 2019; Geschwind et al., 2019; González-Robles
et al., 2019). Otros tres estudios implementaron programas con menos de ocho
sesiones (Raque-Bogdan et al., 2020; Stemmler et al., 2021; Whiting et
al., 2019) (ver Tabla 2).
Todos los
estudios reportan haber utilizado un manual de intervención con sesiones
semanales con una duración de entre 50 a 120 minutos (Furchtlehner
et al., 2019; Geschwind et al., 2019;
González-Robles, et al., 2019; Raque-Bogdan et al.,
2020; Stemmler et al., 2021: Whiting
et al., 2019). En tres estudios (Raque-Bogdan et al.,
2020; Stemmler et al., 2021: Whiting
et al., 2019) se utilizaron materiales adicionales como libretas de trabajo,
cuestionario de aspectos positivos, resúmenes de información de cada tema,
manual para participantes, exposiciones y debates. Ninguno de los estudios
incluye el manual ni los materiales complementarios como parte de la
investigación, con excepción de un estudio que pone a disposición el material
complementario previa solicitud (Stemmler et al.,
2021).
Tabla 2. Principales Componentes de la Intervención Clínica
Positiva considerados en los estudios incluidos (n=6).
|
Estudio |
Bienestar |
|
Rasgos
positivos |
|
Modelo
psicoterapéutico |
||||||
|
|
Emociones
positivas |
Compromiso |
Relaciones
positivas |
Sentido de
vida |
Logro |
|
Fortalezas de
carácter |
Resiliencia |
Autocompasión,
autocuidado, autocontrol |
|
|
|
Stemmler et al, 2021 (USA) |
- |
- |
- |
⊕ |
⊕ |
⊕ |
⊕ |
- |
PP |
||
|
Furchtlehner et al, 2019 (Austria) |
⊕ |
⊕ |
⊕ |
⊕ |
⊕ |
⊕ |
⊕ |
- |
PP |
||
|
Raque-Bogdan et al, 2020
(USA) |
⊕ |
- |
- |
⊕ |
- |
⊕ |
⊕ |
⊕ |
PP |
||
|
Whiting et al, 2019 (Australia) |
⊕ |
⊕ |
- |
⊕ |
- |
- |
⊕ |
⊕ |
TAC |
||
|
Geschwind et al, 2019 (Países Bajos) |
⊕ |
- |
- |
- |
⊕ |
- |
⊕ |
⊕ |
TB |
||
|
González-Robles et al,
2019 (España) |
⊕ |
- |
- |
⊕ |
⊕ |
|
⊕ |
⊕ |
⊕ |
|
TB |
Nota: ⊕: si aborda el tema; -: no aplica; PP: Psicoterapia Positiva; TAC: Terapia de aceptación y compromiso; TB: Terapia del bienestar.
Principales
hallazgos en las medidas de depresión
Los
instrumentos utilizados para evaluar los síntomas depresivos, así como las
distintas medidas relacionadas con la PsP, se aprecia
que los instrumentos más utilizados para medir la depresión fueron: el
Inventario de Depresión de Beck (BDI-II) (Furchtlehner
et al., 2019; González-Robles et al., 2019; Stemmler
et al., 2021), Cuestionario de Salud del Paciente ([PHQ-8] Raque-Bogdan et al., 2020), la Escala Hospitalaria de Ansiedad y
Depresión ([HADS] Whiting et al., 2019), Inventario
Rápido de Síntomas Depresivos ([QIDS-SR-16] Geschwind
et al., 2019) y Escala de Calificación de Depresión Montgomery Asberg ([MADRS] Furchtlehner et
al., 2019). Con respecto a las medidas de PsP el
instrumento más utilizado fue el Cuestionario de Remisión de Depresión Escala
de Afecto Positivo y Negativo (PANAS) (Geschwind et
al., 2019; González-Robles et al., 2019; Stemmler et
al., 2021; Whiting et al., 2019). Para medir los
demás elementos de PsP cada estudio utilizó
instrumentos diferentes (Tabla 3).
Como puede
observarse en la tabla 3, los seis estudios revisados reportan al término de la
intervención una mejoría en los síntomas depresivos (Furchtlehner
et al., 2019; Geschwind et al., 2019; González-Robles
et al., 2019; Raque-Bogdan et al., 2020; Stemmler et al., 2021; Whiting et
al., 2019), mejoras en el afecto positivo (Geschwind
et al., 2019; Stemmler et al., 2021; Whiting et al., 2019), aumento en la autocompasión y
atención plena (Raque-Bogdan et al., 2020), mejora en
optimismo y felicidad subjetiva (Geschwind et al.,
2019) y calidad de vida (González-Robles et al., 2019). En cuanto a los efectos
evaluados en el seguimiento, tres estudios reportan resultados consistentes
después de tres y hasta seis meses de la intervención (Furchtlehner
et al., 2019; González-Robles et al., 2019; Raque-Bogdan
et al., 2020) y otro reporta inconsistencia en los efectos después de la
intervención al mes de seguimiento (Whiting et al.,
2019).
Tabla 3. Medidas y principales hallazgos de las intervenciones (n=6).
|
Estudio |
Medidas |
Hallazgos |
|
Stemmler et al, 2021 |
• Inventario de depresión de Beck-II (BDI-II) |
Disminución de síntomas depresivos. |
|
Furchtlehner et al, 2019 |
• Inventario de depresión de Beck-II (BDI-II) |
Disminución de síntomas depresivos. |
|
Raque-Bogdan et al, 2020 |
• Escala de atención plena (SMS). |
Resultados significativos para la reducción de ansiedad, depresión y
dolor. |
|
Whiting et al, 2019 |
• Cuestionario de aceptación y acción |
Disminución de la ansiedad, depresión y estrés durante la
intervención. |
|
Geschwind et al, 2019 |
• Inventario Rápido de Síntomas Depresivos (QIDS-SR 16) |
Mejora de los síntomas depresivos y el afecto negativo. |
|
González-Robles et al, 2019 |
• Escala de deterioro y gravedad de la ansiedad general |
Reducción de depresión y ansiedad. |
DISCUSIÓN
Principales hallazgos
Esta revisión sistemática es relevante al analizar las ICP desde una
concepción científica más amplia e inclusiva y su impacto en la experiencia
humana. Se identificó plenamente que las ICP favorecen la experiencia emocional
positiva (Lopez-Linares et al., 2023), la prevención
de enfermedades y el bienestar (Seligman, 2003).
Por cuanto hace a la efectividad de las intervenciones, todos los
estudios presentan tratamientos basados en evidencia científica. El 83.3% de
los estudios evaluaron su propuesta de intervención a partir de la comparación
de un grupo de control con tratamiento alternativo para descartar las amenazas
de sesgo y proporcionar pruebas convincentes de la relación causal entre las
variables, así como descartar explicaciones alternativas de los resultados
observados (Nock et al., 2008). Para este fin, es
importante que las intervenciones cuenten con manual detallado, con la
finalidad de garantizar su implementación y mejorar la práctica y la
investigación. Si bien, todos los estudios refieren explícitamente la
existencia de un manual, solo un estudio (Stemmler et
al., 2021) pone a disposición el material.
Si bien, todos los estudios revisados cuentan con un respaldo teórico,
no se precisa el procedimiento que siguieron para determinar los contenidos y
las actividades que se incluyeron en las intervenciones propuestas. Lo que hace
recomendable que futuros estudios especifiquen el procedimiento y fundamento
teórico para el desarrollo de contenidos de la ICP.
También se identifica la prevalencia de modelos terapéuticos centrados
en las terapias del bienestar mediante el uso de la Terapia
Cognitivo-Conductual Transdiagnóstica
(González-Robles et al., 2019), la Terapia Cognitivo Conductual y la Terapia
Cognitivo Conductual Positiva (Geschwind et al.,
2019). También sobresale la Psicoterapia Positiva (Furchtlehner
et al., 2019; Raque-Bogdan et al., 2020; Stemmler et al., 2021), y la Terapia de Aceptación y
Compromiso (Whiting et al., 2019). Además, la
diversidad de componentes de la PsP trabajados en las
ICP, limitan el panorama en cuanto a la efectividad de las intervenciones. Por
ello, es importante que los profesionales de la salud sumen esfuerzos y
consideren la investigación prospectiva sobre los modelos, diseños y
componentes positivos para contribuir al desarrollo de ICP para el tratamiento
de la depresión y aumento del bienestar.
En cuanto a los instrumentos de medición, todos los estudios
implementaron pruebas con propiedades psicométricas adecuadas para medir los
constructos de interés, lo que representa una fortaleza de los estudios (Furchtlehner et al., 2019; Geschwind
et al., 2019; González-Robles et al., 2019; Raque-Bogdan
et al., 2020; Stemmler et al., 2021; Whiting et al., 2019). Asimismo, solo cuatro estudios
consideraron al menos una medida de seguimiento, el cual varió desde un mes
hasta seis meses. Estas medidas son importantes porque permiten una valoración
de la efectividad de la intervención a largo plazo; es decir, permiten saber si
los cambios son un efecto inmediato a la intervención y son duraderos.
Todos los estudios se reporta la disminución de síntomas depresivos (Furchtlehner et al., 2019; Geschwind
et al., 2019; González-Robles et al., 2019; Raque-Bogdan
et al., 2020; Stemmler et al., 2021; Whiting et al., 2019), además de disminución de la ansiedad
y el estrés (González-Robles et al., 2019; Raque-Bogdan
et al., 2020; Whiting et al., 2019). También se
aprecia un aumento en el afecto positivo (Geschwind
et al., 2019; Stemmler et al., 2021; Whiting et al., 2019), así como mejora en índices de salud mental
(Geschwind et al., 2019) y calidad de vida
(González-Robles et al., 2019).
En cuanto a la implementación de intervenciones estandarizadas, se
destaca el estudio de Stembler (2021), el cual
reporta eficacia de la intervención La felicidad auténtica (Seligman,
2002) en la disminución de síntomas depresivos, aumento en el afecto positivo
en entorno hospitalario. Al igual, que el estudio de Raque-Bogdan,
et al. (2020), el cual implementó la intervención Activating
Happiness (Hershenbetg
et al., 2017), que resultó efectiva para mejorar la atención plena, la
autocompasión, disminuir la ansiedad y la depresión en supervivientes de cáncer
y cuidadores primarios. Por último, el estudio de Whiting
et al. (2019), implementó la Terapia de Aceptación y Compromiso (Ciarrochi & Kashdan, 2013) la
cual, resulto valida estadística y clínicamente significativa, para facilitar
la adaptación psicológica y reducir la angustia psicológica en personas con
lesión cerebral traumática grave, aunque los resultados no se mantuvieron al
mes de la intervención.
Implicaciones en la Salud Publica
El presente estudio sintetiza los hallazgos sobre ICP que tienen como
objetivo principal aumentar el bienestar y no solo reducir los síntomas
depresivos en adultos desde cualquier campo de la psicología. Para lo cual, el
EPHPP, herramienta que se utilizó para la evaluación de riesgo de sesgo y posee
alta validez de contenido y de constructo y hace uso de información tangible,
contrario a lo que sucede con otras herramientas de evaluación de la calidad de
la investigación que hacen uso de juicios subjetivos (Armijo-Olivo et al.,
2012; Jackson et al., 2005; Thomas et al., 2004), permitió identificar la
calidad de los estudios incorporados en esta revisión sistemática, y con ello,
constatar su efecto clínico, relevante para profesionales clínicos, investigadores
y responsables de políticas públicas. En otras palabras, los estudios revisados
pueden guiar recomendaciones para futuras investigaciones y prácticas clínicas.
Conclusiones
La presente revisión es de las primeras en examinar la efectividad de
ICP en adultos para mejorar la depresión y aumentar el bienestar a partir de
los distintos modelos terapéuticos implementados. En este sentido, los
resultados ofrecen datos prometedores para el desarrollo futuro de las ICP
desde distintos modelos terapéuticos de segunda y tercera generación orientadas
a la evitación/reducción de síntomas y al desarrollo de la responsabilidad
personal y a la aceptación de los eventos negativos, lo que supone una
oportunidad para confeccionar nuevos métodos para el desarrollo e
implementación de ICP.
ORCID
Daniel Sánchez-Cisneros: https://orcid.org/0009-0009-7526-8355
Gabriela Rodríguez-Hernández: https://orcid.org/0000-0003-2821-9672
Carlos Saúl
Juárez Lugo: https://orcid.org/0000-0002-2630-4841
Arturo Enrique
Orozco Vargas: https://orcid.org/0000-0002-2241-4234
Virginia
Flores-Pérez: https://orcid.org/0000-0002-7174-0992
CONTRIBUCIÓN
DE LOS AUTORES
Daniel Sánchez-Cisneros: Conceptualización, investigación metodológica,
redacción, revisión, supervisión, edición y aprobación de la versión final.
Gabriela Rodríguez-Hernández: Revisión, redacción, edición,
conceptualización, supervisión y aprobación de la versión final.
Carlos Saúl Juárez Lugo: Revisión, supervisión y aprobación de la versión
final.
Arturo Enrique Orozco Vargas: Revisión, supervisión y aprobación de la
versión final.
Virginia Flores-Pérez: Revisión, supervisión y aprobación de la versión
final.
FUENTE
DE FINANCIAMIENTO
Este artículo ha sido
financiado por "Consejo Nacional de Humanidades Ciencias y Tecnología"
en colaboración con la “Universidad Autónoma del Estado de México”.
CONFLICTO
DE INTERESES
Los autores declaran que no
hubo conflictos de intereses en la recogida de datos, el análisis de la
información o la redacción del manuscrito.
AGRADECIMIENTOS
El primer autor agradece al Consejo Nacional de
Humanidades, Ciencia y Tecnología la concesión de la beca 1278685 para la realización
de estudios de posgrado en la Maestría en Psicología y Salud en el Centro
Universitario UAEM Ecatepec de la Universidad Autónoma del Estado de México.
PROCESO
DE REVISIÓN
Este estudio ha sido revisado por dos revisores
externos en modalidad de doble ciego. El editor encargado fue David
Villarreal-Zegarra. El proceso de revisión se encuentra como material
suplementario 4.
DECLARACIÓN
DE DISPONIBILIDAD DE DATOS
No aplica.
DECLARACIÓN DEL USO DE INTELIGENCIA
ARTIFICIAL GENERATIVA
Utilizamos DeepL para
traducir secciones específicas del manuscrito. La versión final del manuscrito
fue revisada y aprobada por todos los autores.
DESCARGO
DE RESPONSABILIDAD
Los autores son responsables de todas las afirmaciones
realizadas en este artículo.
REFERENCIAS
Alden, L., & Trew, J. (2013). If it makes you happy:
Engaging in kind acts increases positive affect in socially anxious
individuals. Emotion, 13(1), 64-75. https://doi.org/10.1037/a0027761
Arias, W. (2013). Psicología clinica y psicoterapia:
Rrevision epistemológica y aportes de la psicología positiva. Revista
Peruana de Psicología y Trabajo Social, 2(1), 137-154.
Armijo‐Olivo, S., Stiles, C., Hagen, N., Biondo, P.,
& Cummings, G. (2012). Assessment
of study quality for systematic reviews: a comparison of the Cochrane
Collaboration Risk of Bias Tool and the Effective Public Health Practice
Project Quality Assessment Tool: methodological research. Journal of
evaluation in clinical practice, 18(1), 12-18. https://doi.org/10.1111/j.1365-2753.2010.01516.x
Asociación Americana de Psiquiatría. (2014). Guia
de consulta de los criterios diagnósticos del los trastornos mentales (DSM-5),
5ª Ed. Arlington, VA: Asociación Americana de Psiquiatría.
Baños-Chaparro, J. (2023). Exploring Risk Factors for
Depression: A Network Analysis. Revista Colombiana de Psiquiatría, 603, 1-8.
https://doi.org/10.1016/j.rcp.2023.01.005
Berrocal, C., Ruini, C., & Fava, G. (2008). Aplicaciones
clínicas de la terapia del bienestar. (C. Vázquez, & G. Hervas, Edits.)
Bilbao: Editorial Desclée de Brouwer.
Bohlmeijer, E., Bolier, L.,
Lamers, S., & Westerhof, G. (2017). Intervenciones clínicas positivas: ¿Porque son tan importantes y cómo
funcionan? Papeles del Psicólogo, 31(1), 34-36. http://dx.doi.org/10.23923/pap.psicol2017.2819
Braunstein, N. (2006). El goce: un concepto
lacaniano (2nd ed.). Buenos
Aires: Siglo xxi editores.
Carr, A., Cullen, K., Keeney,
C., Canning, C., Mooney, O., Chinseallaigh, E., & O’Dowd, A. (2020). Effectiveness
of positive psychology interventions: a systematic review and meta-analysis. The
Journal of Positive Psychology, 16(6), 749-769. https://doi.org/10.1080/17439760.2020.1818807
Carver, C., Scheier, M.,
& Segerstrom, S. (2010). Optimism. Clinical Psychology Review, 30(7),
879-889. https://doi.org/10.1016/j.cpr.2010.01.006
Chaves, C., Lopez-Gómez, I., Hervás, G., &
Vázquez, C. (2019). The
Integrative Positive Psychological Intervention for Depression (IPPI-D). Journal
of Contemporary Psychoterapy, 49, 177-185. https://doi.org/10.1007/s10879-018-9412-0
Ciarrochi, J. & Kashdan,
T. (2013). Mindfulness, acceptance and positive psychology: The seven
foundations of well-being. (J. Ciarrochi, & T. Kashdan, Edits.) Okland:
New Harbinger Publications inc. https://psycnet.apa.org/record/2013-10674-000
Cid, M. (2021). La depresión y su impacto en la salud
pública. Revista Médica de Honduras, 89(1), 46-52. https://doi.org/10.5377/rmh.v89iSupl.1.12047
Contreras, F., & Esguerra, G. (2006). Psicología
Positiva: una perspectiva en psicología. Revista diversitas, 2(2), 311-319.
Craske, M., Meuret, A., Ritz,
T., Treanor, M., Dour, H., & Rosenfield, D. (2019). Positive affect
treatment for depression and anxiety: A randomized clinical trial for a core
feature of anhedonia. Journal of Consulting and Clinical Psychology, 87(5),
457-471. https://doi.org/10.1037/ccp0000396.
Deeks, J., Dines, J., D´Amico, R., Sowden, A.,
Sakarovitch, C., Song, F., Petticrew, M., &
Altman, D. (2003). Evaluación de estudios de intervención no
aleatorizados. Health Technology
Assesment, 7(27), 1-173. https://doi.org/10.3310/hta7270
Furchtlehner, L., Schuster,
R., & Laireiter, A. (2019). A comparative study of the efficacy of group
positive psychotherapy and group cognitive behavioral therapy in the treatment
of depressive disorders: A randomized controlled trial. The Journal of
Positive Psychology, 15(6), 832-845. https://doi.org/10.1080/17439760.2019.1663250
García-Garcá, J.,
Reding-Bernal, A., & López-Alvarenga, J. (2013). Cálculo del tamaño de la muestra en investigación en
educación médica. Investigación en Educación Médica, 2(8), 217-224. https://doi.org/10.1016/S2007-5057(13)72715-7
Geschwind, N., Arntz, A., Bannink, F., & Peeters,
F. (2019). Positive
cognitive behavior therapy in the treatment of depression: A randomized order
within-subject comparison with traditional cognitive behavior therapy. Behaviour
Research and Therapy, 116, 119-130. https://doi.org/10.1016/j.brat.2019.03.005
González-Robles, A.,
García-Palacios, A., Baños, R., Quero, S., & Botella, C. (2019).
Upregulating Positive Affectivity in the Transdiagnostic Treatment of Emotional
Disorders: A Randomized Pilot Study. Behavior Modification, 43(1),
26-55. https://doi.org/10.1177/0145445517735631
Hershenberg, R. & Goldfried, M. (2017). Activing Happiness: A Jump-Start guide to overcomig low motivation, depression, or just feeling
stuck. New Harbinger Publications.
Instituto Nacional de Salud Mental. (2021). Depresión.
Recuperado el 8 de Enero de 2024, de National Institute of Mental Health: https://www.nimh.nih.gov/health/publications/espanol/depresion-sp
König, H., & Konnopka, A.
(2019). The excess costs of depression: a systematic review and meta-analysis. Epidemiology
and Psychiatric Sciences, 29(30), 1-16. https://doi.org/10.1017/S2045796019000180
Jackson, N., & Waters, E. (2005). Criteria
for the systematic review of health promotion and public health interventions. Health
Promotion International, 20(4), 367-374. https://doi.org/10.1093/heapro/dai022
Lopez-Linares, S.,
García-Leon, A., & Sánchez-álvarez, N. (2023). Intervenciones en Psicología Positiva para la
disminucion de la depresión y el fenómeno del bienestar en personas mayores de
60 años: Una revisión sistemática de la última decada (2012-2022). Terapia
Psicológica, 41(1), 111-136. https://doi.org/10.4067/S0718-48082023000100111
Nock, M., Belle, I. & Wedig, M. (2008). Evidence-based outcome
research apractical guide to conducting randomized controlled trials
forpsychosocial interventions.
Cambridge: Oxford
UniversityPress.
Organización Mundial de la Salud. (2023). Recuperado
el 24 de 01 de 2024, de OMS: https://www.who.int/es/news-room/fact-sheets/detail/depression
Organización Panamericana de la Salud. (2018). La
carga de los trastornos mentales en la Región de las Américas, 2018. OMS,
Oficina Regional para las Américas, Washington, DC.
Organizacion Panamericana de la Salud. (2023). Una
nueva agenda para la salud mental en las Américas. Informe de la Comision de
Alto Nivel sobre Salud Mental y COVID-19 de la Organización Panamericana de la
Salud. Organización Mundial de la Salud, Organización Regional para las
Américas, Whashington, DC
Page, M., McKenzie, J.,
Bossuyt, P., Boutron, I., Hoffmann, T., Mulrow, C., et al., (2021). Declaración PRISMA 2020: una guía actualizada para la
publicación de revisiones sistemáticas. Revista Española de Cardiología, 74(9),
790-799. https://doi.org/10.1016/j.recesp.2021.06.016
Páez, D., Campos, M., & Bilbao, M.. (2008). Del
trauma a la felicidad: Pautas para la intervención. (C. Vázquez, & G.
Hervás, Edits.) Bilbao: Editorial Desclée de Brouwer.
Raque-Bogdan, T., Ash-Lee,
S., Mitchell, J., Joseph, E., Ross, K., Solberg, M., & Owen, J. (2020). A
group positive psychology intervention for cancer survivors and caregivers: A
pilot study of Activating Happiness©. Journal of Psychosocial Oncology, 38(6),
649-669. https://doi.org/10.1080/07347332.2020.1801943
Schueller, S., & Parks,
A. (2014). The science of self-help: Translating positive psychology research
into increased individual happiness. European Psychologist, 19(2), 145-155. https://doi.org/10.1027/1016-9040/a000181
Seligman, M. (2003). La auténtica felicidad.
Barcelona: Vergara.
Seligman, M. (2011). La vida que florece. Ediciones B.
Seligman, M. (2019). Positive
Psychology: A Personal. Annual Review of Clinical Psychology, 15, 1-23. https://doi.org/10.1146/annurev-clinpsy-050718-095653
Seligman, M., Rashid, T.,
& Parks, A. (2014). Positive psychotherapy. American Psychologist, 61(8),
774-788. https://doi.org/10.1037/0003-066X.61.8.774
Silton, R., Skymba, H.,
Bryant, F., Kahrilas, I., Smith, J., & Heller, W. (2020). Regulating
Positive Emotions: Implications for Promoting Well-Being in. Emotion, 20(1),
93-97. https://doi.org/10.1037/emo0000675
Snyder, C. (2000). Handbook
of hope: Theory, measures, and applications. Academic Press. https://psycnet.apa.org/record/2000-00296-000
Stemmler, A., Staehle, R.,
Heinemann, T. Bender, M., & Hennig, J. (2021). Positive psychology
interventions in in-patients with depression: influences of comorbidity and
subjective evaluation of the training programme. BJPsych Open, 7(109),
1-9. https://doi.org/10.1192/bjo.2021.65
Thomas, B., Ciliska,
D., Dobbins, R., & Micucci, B. (2004). Un proceso de Revisión sistemática de la literatura: Aportación de
pruebas de investigación para las intervenciones de enfermería de salud
pública. Visiones del mundo sobre la enfermería basada en evidencia, 1(3),
176-184. https://doi.org/10.1111/j.1524-475x.2004.04006.x
Urrego, C., Cardona, M., & Díaz, P. (2022). Psicología positiva y su
relación con la promoción de la salud mental. Perspectivas, 13(1),
82-94. https://doi.org/10.57173/rp.v13n1a7
Vázquez, C., Hervas, G., & Ho, S. (2006).
Intervenciones clínicas basadas en la psicología positiva: fundamentos y
aplicaciones. Psicología Conductual, 14(3), 401-432.
Westerhof, G., & Keyes,
C. (2010). Mental Illness and Mental Health: The Two Continua Model Across the
Lifespan. Journal of Adult Development, 17(2), 110-119. https://doi.org/10.1007/s10804-009-9082-
Whiting, D., Deane, F.,
McLeod, H., Ciarrochi, J., & Simpson, G. (2019). Can acceptance and
commitment therapy facilitate psychological adjustment after a severe
traumatic brain injury? A pilot randomized controlled trial. Neuropsychological
Rehabilitation, 30(7), 1348-1371. https://doi.org/10.1080/09602011.2019.1583582
Wood, A., Froh, J. &
Geraghty, A. (2010). Gratitude and well-being: A review and theoretical
integration. Clinical Psychology Review, 30(7), 890-905. https://doi.org/10.1016/j.cpr.2010.03.005